Συχνές Ερωτήσεις
Κάτω από φυσιολογικές συνθήκες, η χοληδόχος κύστη του ανθρώπου είναι γεμάτη από ένα πρασινωπό κολλώδες υγρό που ονομάζεται χολή. Όμως σε κάποιους ανθρώπους, για λόγους που είναι πλήρως κατανοητοί, μέσα στη χοληδόχο κύστη σχηματοποιούνται στερεά σωματίδια που λέγονται χολόλιθοι ή «πέτρες», και η κατάσταση αυτή ονομάζεται χολολιθίαση. Οι «πέτρες» έχουν μέγεθος από λίγα χιλιοστά μέχρι και μερικά εκατοστά.
Οι «πέτρες» της χοληδόχου κύστης αποτελούνται από χοληστερίνη, ασβέστιο και χολερυθρίνη σε διαφορετικές αναλογίες στον κάθε άνθρωπο.
Η χολολιθίαση είναι μια πολύ συχνή κατάσταση. Υπολογίζεται ότι στις Δυτικές κοινωνίες, το 10-20% του πληθυσμού άνω των 40 ετών έχει «πέτρες» στη χοληδόχο κύστη του.
Ο μηχανισμός της δημιουργίας των χολόλιθων δεν είναι πλήρως αποσαφηνισμένος. Σήμερα γνωρίζουμε πως η αιτιολογία της χολολιθίασης είναι πολυπαραγοντική, δηλαδή οφείλεται στην επίδραση πολλών παραγόντων που είτε από μόνοι τους ή σε συνέργια μεταξύ τους δημιουργούν τις κατάλληλες συνθήκες για το σχηματισμό λίθων μέσα στη χοληδόχο κύστη. Οι παράγοντες αυτοί είναι η ηλικία, η κληρονομικότητα, η εγκυμοσύνη, η τιμή της χοληστερίνης στο αίμα, η διατροφή, το φύλο αλλά και άλλοι σπανιότεροι.
Οι γυναίκες πάνω από τα 40, οι οποίες έχουν γεννήσει και έχουν περισσότερα κιλά για την ηλικία τους, αποτελούν την κύρια ομάδα ανθρώπων που εμφανίζει αυξημένο κίνδυνο να αναπτύξει χολολιθίαση. Στο σύνολό τους οι γυναίκες εμφανίζουν «πέτρες στη χολή» σε διπλάσια συχνότητα σε σχέση με τους άντρες. Αυξημένες πιθανότητες δημιουργίας χολολίθων επίσης έχουν όσοι πάσχουν από κάποια αιμολυτική αναιμία («στίγμα» μεσογειακής αναιμίας, δρεπανοκυτταρική αναιμία, έλλειψη ενζύμου G6PD κλπ), καθώς και αυτοί που έχουν αυξημένες τιμές χοληστερίνης στο αίμα τους.
Το υπερηχογράφημα άνω κοιλίας αποτελεί την καλύτερη εξέταση για τη διάγνωση της χολολιθίασης. Η εξέταση αυτή έχει «ευαισθησία» (δηλαδή ικανότητα να αναγνωρίζει τους χολόλιθους όταν υπάρχουν) και «ειδικότητα» (δηλαδή είναι φυσιολογική όταν δεν υπάρχουν) σε ποσοστα πάνω από 95%. Επιπρόσθετα το υπερηχογράφημα είναι απλό, γρήγορο, φθηνό, εύκολα διαθέσιμο, ανώδυνο και χωρίς ακτινοβολία. Για τη διάγνωση της χολολιθίασης, το υπερηχογράφημα είναι πολύ καλύτερο από την αξονική τομογραφία.
Οι «πέτρες στη χολή» (όπως λανθασμένα έχει επικρατήσει να λέγεται αντί για «πέτρες στη χοληδόχο κύστη» που είναι το σωστό) μπορεί να προκαλέσουν αρκετά δυσάρεστα συμπτώματα. Πολύ χαρακτηριστικά, οι ασθενείς με «συμπτωματική» χολολιθίαση παραπονούνται πως συγκεκριμένα φαγητά όπως τα λιπαρά (τηγανητά, σάλτσες, πίτσα), το αυγό ή τα λαδερά τους προκαλούν έντονα δυσπεπτικά ενοχλήματα. Σε μερικούς, η νόσος θα κάνει για πρώτη φορά αισθητή την παρουσία της αιφνιδίως με πόνο στο άνω δεξιό μέρος της κοιλιάς τους (κωλικός των χοληφόρων). Κάποιοι άλλοι θα καταλάβουν ότι έχουν χολολιθίαση επειδή θα χρειαστεί να νοσηλευθούν στο νοσοκομείο για επιπλοκές που σχετίζονται άμεσα με τις «πέτρες» στη χολή τους όπως χολοκυστίτιδα, παγκρεατίτιδα ή ίκτερος. Τέλος, αξίζει να σημειωθεί ότι πολλοί ασθενείς δεν εμφανίζουν κανένα απολύτως σύμπτωμα για αρκετά χρόνια και ανακαλύπτουν ότι πάσχουν από χολολιθίαση εντελώς τυχαία, κατά τη διάρκεια προληπτικών εξετάσεων.
Πολύ συχνά, σε πορίσματα υπερηχογραφημάτων, περιγράφονται κάποιες βλάβες ως “πολύποδες” στη χοληδόχο κύστη. Αυτοί οι “πολύποδες” δεν έχουν καμία σχέση ή ομοιότητα με τους πολύποδες του παχέος εντέρου ή του στομάχου οι οποίοι αποτελούν «προκαρκινικές» βλάβες. Στην πραγματικότητα, στο 99% των περιπτώσεων, οι «πολύποδες» της χοληδόχου κύστης είναι πυρήνες χοληστερίνης ή μικρές «πέτρες» που είναι στέρεα κολλημένες στα τοιχώματα της χοληδόχου κύστης και δεν μετακινούνται με τις αλλαγές θέσης του ασθενούς. Άρα στη μεγάλη τους πλειοψηφία δεν εγκυμονούν κανέναν κίνδυνο εξαλλαγής σε κακοήθεια ούτε χρειάζονται διερεύνηση με άλλες συμπληρωματικές εξετάσεις.
Στο υπερηχογράφημα αρκετών ασθενών, το υγρό περιεχόμενο της χοληδόχου κύστεως δεν απεικονίζεται ομοιογενές αλλά στο κάτω μέρος του δημιουργείται ένα ίζημα (κατακάθι) το οποίο όταν αλλάζει θέση ο ασθενής, μετακινείται όπως η άμμος μέσα στη θάλασσα. Αυτό περιγράφεται ως «λάσπη» ή «άμμος». Στην πραγματικότητα πρόκειται απλά για συμπυκνωμένη χολή και εμφανίζεται κυρίως σε ανθρώπους που αυξομείωσαν απότομα το βάρος τους μέσα σε σύντομο χρονικό διάστημα, σ’ αυτούς που έχουν παραμείνει νηστικοί για μέρες ή σε αυτούς που λαμβάνουν συγκεκριμένα φάρμακα. Ενδέχεται όμως μέσα σ’ αυτή τη χολική λάσπη να υπάρχουν και χοληστερολικά συγκρίματα ή και μικρολίθοι μεγέθους κάτω του 1 χιλιοστού. Οι άνθρωποι με «λάσπη» στη χολή θα αναπτύξουν χολολιθίαση σε ποσοστό 60% μετά από κάποια χρόνια .
Όχι απαραιτήτως. Αυτό που είναι επιστημονικά βέβαιο είναι πως όλοι οι ασθενείς με χολολιθίαση οι οποίοι έχουν συμπτώματα καθώς και όλοι όσοι εμφανίσουν κάποια επιπλοκή της νόσου (κωλικός χοληφόρων, χολοκυστίτιδα, ίκτερο ή παγκρεατίτιδα) πρέπει να χειρουργούνται. Για εκείνους όμως που ανακαλύπτουν τυχαία ότι έχουν χολολιθίαση, χωρίς να έχουν κανένα απολύτως σύμπτωμα, η απάντηση δεν είναι ξεκάθαρη. Οι ασθενείς αυτοί διατρέχουν έναν ετήσιο κίνδυνο της τάξης του 5-7% να εμφανίσουν συμπτώματα ή να νοσήσουν από τις επιπλοκές της νόσου. Έτσι, τις περισσότερες φορές οι άνθρωποι με ασυμπτωματική χολολιθίαση, αφού ενημερωθούν από το χειρουργό τους για τους κινδύνους που διατρέχουν, καλούνται να συναποφασίζουν μαζί του για το αν και πότε πρέπει να υποβληθούν σε λαπαροσκοπική χολοκυστεκτομή. Η εγχείρηση στην περίπτωση αυτή, θα έχει προφυλακτικό και όχι θεραπευτικό χαρακτήρα.
Αν είστε κάτω από τα 65, αν ταξιδεύετε συχνά και απουσιάζετε για μεγάλα χρονικά διαστήματα, αν είστε ναυτικοί ή ζείτε μόνιμα σε απομονωμένες περιοχές ή άγονα νησιά, αν πάσχετε από κάποιο σοβαρό χρόνιο πρόβλημα υγείας το οποίο ρυθμίζετε με αγωγή, αν οι «πέτρες» στη χολή σας είναι πολύ μικρές (<5mm) ή πολύ μεγάλες (>25mm), αν σκοπεύετε να εγκυμονήσετε, αν δεν μπορείτε ή δεν θέλετε να βάλετε περιορισμούς στην καθημερινή σας διατροφή, ακόμα και αν απλά δεν επιθυμείτε να ζείτε με τον κίνδυνο των επιπλοκών τότε ΝΑΙ πρέπει να «αφαιρέσετε τη χολή σας» (πιο σωστά να αφαιρέσετε τη χοληδόχο κύστη σας). Είναι σαφές πώς για αυτές τις κατηγορίες ασθενών που αναφέρονται πιο πάνω η λαπαροσκοπική χολοκυστεκτομή γίνεται για προφυλακτικούς λόγους γιατί μειώνει σημαντικά την πιθανότητα νοσηρότητας ή και θανάτου από επιπλοκές της νόσου. Αντιθέτως, αν είστε πάνω από τα 75 και σε τυχαίο υπερηχογραφικό έλεγχο βρήκατε «πέτρες» στη χολή σας μεγέθους 1-2 εκατοστών, οι οποίες δε σας προκαλούν κανένα σύμπτωμα, ζείτε σε αστικές περιοχές και δεν αντιμετωπίζετε σοβαρά χρόνια προβλήματα υγείας έχετε κάθε δικαίωμα να μην χειρουργηθείτε αν αυτό επιθυμείτε. Θα πρέπει βέβαια να γνωρίζετε πως κάθε χρόνο θα διατρέχετε κίνδυνο 5-7% να εμφανίσετε κάποια επιπλοκή της χολολιθίασης.
Η παρουσία «λάσπης στη χολή» δεν πρέπει να αποτελεί από μόνη της λόγο αφαίρεσης της χοληδόχου κύστης. Χειρουργική αντιμετώπιση θα χρειαστούν μόνο οι ασθενείς εκείνοι που:
εκτός από «λάσπη» στη χολή έχουν και πέτρες,
παρουσιάζουν συμπτώματα χολολιθίασης
έχουν νοσήσει από ένα τουλάχιστον επεισόδιο παγκρεατίτιδας.
Οι «πολύποδες» που είναι μικρότεροι από 1 εκατοστό δεν πρέπει να αποτελούν από μόνοι τους λόγο αφαίρεσης της χοληδόχου κύστης. Οι ασθενείς με τέτοιες βλάβες οφείλουν να υποβάλλονται σε ετήσιο έλεγχο με υπερηχογράφημα προκειμένου να παρακολουθούν την εξέλιξή του μεγέθους και του αριθμού των πολυπόδων. Χειρουργική αντιμετώπιση θα χρειαστούν μόνο εκείνοι στους οποίους:
οι πολύποδες μεγαλώνουν σε μέγεθος
αυξάνονται σε αριθμό
είναι εξ αρχής μεγαλύτεροι από 1 εκατοστό
εκτός από πολύποδες στη χολή υπάρχουν και πέτρες
συνυπάρχουν συμπτώματα χολολιθίασης
έχουν νοσήσει από ένα τουλάχιστον επεισόδιο παγκρεατίτιδας.
Η χολολιθίαση εγκυμονεί πολλούς κινδύνους για την υγεία των ασθενών. Οι λίθοι ενδέχεται να μετακινηθούν, να τραυματίσουν το εσωτερικό τοίχωμα της κύστης, να μολυνθούν ή να φράξουν τα χοληφόρα αγγεία σε διάφορα σημεία προκαλώντας απλά ή πιο σύνθετα προβλήματα υγείας. Πολύ περιληπτικά, οι επιπλοκές της χολολιθίασης είναι ο κωλικός των χοληφόρων, η χολοκυστίτιδα, ο ύδρωπας και το εμπύημα της χοληδόχου κύστης, ο αποφρακτικός ίκτερος και η παγκρεατίτιδα.
Το μόνο που μπορείτε να κάνετε είναι να βάλετε κάποιους αυστηρούς περιορισμούς στη δίαιτά σας. Πιο συγκεκριμένα, απαγορεύεται να ξαναφάτε αυγά σε οποιαδήποτε μορφή, λιπαρά κρέατα (πχ την πέτσα από το κοτόπουλο, παϊδάκια, μπέικον κλπ) και γαλακτοκομικά πλούσια σε λιπαρά (κίτρινα τυριά, κρέμα γάλακτος, βούτυρο κλπ). Επίσης τα λαδερά φαγητά (μπάμιες, μελιτζάνες, φασολάκια κλπ) αυξάνουν τον κίνδυνο εμφάνισης συμπτωμάτων και επιπλοκών και πρέπει να αποφεύγονται. Ακόμα και αν ακολουθήσετε όμως πιστά μια τόσο αυστηρή δίαιτα η πιθανότητα των επιπλοκών δεν μηδενίζεται, απλά ελαττώνεται.
Η χολοκυστίτιδα είναι η φλεγμονή του τοιχώματος της χοληδόχου κύστης. Τις περισσότερες φορές οφείλεται σε κάποιο μικρόβιο το οποίο επιμολύνει τη χοληδόχο κύστη όταν αυτή τραυματίζεται στο εσωτερικό της από τη μετακίνηση των λίθων που περιέχει. Άρα, δεν μπορεί να αναπτυχθεί χολοκυστίτιδα σε ασθενείς που δεν έχουν χολολιθίαση (πλην ελαχίστων εξαιρέσεων όπως για παράδειγμα σε ανθρώπους με αρρύθμιστο σακχαρώδη διαβήτης ή σε ασθενείς που νοσηλεύονται σε ΜΕΘ).
Όταν ένας χολόλιθος σφηνώσει και φράξει το σωληνάκι που αποχετεύει τη χοληδόχο κύστη (κυστικός πόρος), τότε η χολή που περιέχεται μέσα της παραμένει εγκλωβισμένη. Σαν αποτέλεσμα αυτού, η χοληδόχος κύστη διατείνεται προοδευτικά υπό πίεση και το τοίχωμά της διογκώνεται σε τέτοιο βαθμό, που μορεί κανείς να την ψηλαφήσει κάτω από τα κοιλιακά τοιχώματα. Αυτή η κατάσταση είναι αρκετά επώδυνη και ονομάζεται ύδρωπας της χοληδόχου κύστης. Αν τώρα ο ύδρωπας επιμολυνθεί από κάποιο μικρόβιο τότε προκαλείται εμπύημα της χοληδόχου κύστης και το περιεχόμενό της μετατρέπεται σε πύο. Και οι δύο παθολογικές αυτές καταστάσεις είναι σοβαρές και χρειάζονται επείγουσα χειρουργική αντιμετώπιση.
Ο χοληδόχος πόρος είναι ο κεντρικός χοληφόρος σωλήνας του οργανισμού, που μεταφέρει τη χολή από το συκώτι στο 12δάκτυλο. Αν φράξει, για οποιοδήποτε λόγο, τότε ο ασθενής αποκτά μια κίτρινη χροιά στο δέρμα και στα μάτια του, γίνεται δηλαδή ικτερικός. Αυτό το είδος του ίκτερου λέγεται αποφρακτικός ίκτερος. Μια από τις συχνές αιτίες αποφρακτικού ικτέρου είναι η μετακίνηση ενός ή περισσοτέρων χολολίθων από τη χοληδόχο κύστη μέσα στο χοληδόχο πόρο. Ο ασθενής, εκτός του ότι γίνεται ικτερικός, πονάει και τα ούρα του γίνονται σκούρα σαν κονιάκ. Δεν είναι λίγες βέβαια και οι περιπτώσεις που ενώ έχουν μετακινηθεί πέτρες στο χοληδόχο πόρο, δεν προκαλούν κανένα σύμπτωμα για μεγάλο χρονικό διάστημα .
Η παγκρεατίτιδα είναι η φλεγμονή του παγκρέατος. Είναι μια πολύ σοβαρή κατάσταση που σε κάποιες περιπτώσεις, μπορεί να προκαλέσει μέχρι και το θάνατο του ασθενούς. Ευτυχώς τις περισσότερες φορές αυτή η φλεγμονή έχει ήπια έκβαση και είναι άσηπτη, δηλαδή δεν συμμετέχει κάποιο μικρόβιο. Η κυριότερη αιτία παγκρεατίτιδας στην Ελλάδα είναι η χολολιθίαση. Αν μετακινηθούν «πέτρες» από τη χοληδόχο κύστη στο χοληδόχο πόρο, τότε αυτές μπορούν να τραυματίσουν τον παγκρεατικό πόρο και να προκαλέσουν τη νόσο. Να σημειωθεί πως οι δύο πόροι (παγκρεατικός και χοληδόχος) συναντιούνται και εκβάλλουν μαζί στο ίδιο σημείο στο 12δάκτυλο.
Καταρχάς θα πρέπει να διευκρινιστεί η αιτία της παγκρεατίτιδας. Ναι μεν η χολολιθίαση ευθύνεται για τις περισσότερες περιπτώσεις, αλλά υπάρχουν και άλλες σπανιότερες αιτίες οξείας παγκρεατίτιδας όπως η υπερβολική κατανάλωση αλκοόλ, οι υπερλιπιδαιμίες, κάποιες συγγενείς διαταραχές στην ανατομία του παγκρέατος και άλλες σπανιότερες. Αν η αιτία της παγκρεατίτιδας δεν είναι η χολολιθίαση, δεν χρειάζεστε χολοκυστεκτομή. Στην περίπτωση όμως που αυτή είναι ήπια και οφείλεται σε πέτρες στη χοληδόχο κύστη σας, θα πρέπει να υποβληθείτε σε λαπαροσκοπική χολοκυστεκτομή αμέσως μόλις υποχωρίσουν τα συμπτώματά της και πριν πάρετε εξιτήριο από το νοσοκομείο. Αν δε χειρουργηθείτε, η πιθανότητα να υποτροπιάσει η νόσος (παγκρεατίτιδα) μέσα στο επόμενο τετράμηνο είναι 50%.
Η λαπαροσκοπική χολοκυστεκτομή, δηλαδή η αφαίρεση ολόκληρης της χοληδόχου κύστης με το περιεχόμενό της με λαπαροσκοπική τεχνική, αποτελεί σήμερα τη θεραπεία εκλογής για την αντιμετώπιση της χολολιθίασης σε όλο τον κόσμο.
Και με τις δύο τεχνικές αφαιρείται ολόκληρη η χοληδόχος κύστη με το περιεχόμενό της. Με την ανοικτή τεχνική αυτό πραγματοποιείται μέσω μιας τομής στα κοιλιακά μυϊκά τοιχώματα, το μέγεθος της οποίας κυμαίνεται μεταξύ 8-20 εκατοστών και εξαρτάται από τη σωματοδομή του ασθενούς, τις δυσκολίες του χειρουργείου, την εμπειρία του χειρουργού και άλλους παράγοντες. Αντίθετα, με τη λαπαροσκοπική τεχνική, το ίδιο ακριβώς χειρουργείο πραγματοποιείται διά μέσου τεσσάρων μικρών οπών στην κοιλιά των ασθενών, μεγέθους 5-10 χιλιοστών η κάθε μία και με τη χρήση κατάλληλων λεπτών και μακριών χειρουργικών εργαλείων. Στη λαπαροσκοπική μέθοδο η χειρουργική επέμβαση προβάλλεται σε μία οθόνη μεγεθυμένη κατά 20 φορές. Έτσι, και το χειρουργικό τραύμα είναι ελάχιστο αλλά και η ακρίβεια στους χειρουργικούς χειρισμούς μεγαλύτερη.
Όχι. Η εξωσωματική λιθοτριψία δεν έχει καμία θέση στη θεραπεία της χολολιθίασης. Μπορεί αντιθέτως να προκαλέσει σοβαρά προβλήματα στους ασθενείς και για το λόγο αυτό χρησιμοποιείται μόνο για τη θεραπεία των λίθων του ουροποιητικού συστήματος.
Η μέση διάρκεια του χειρουργείου κυμαίνεται από 40-60 λεπτά. Όπως είναι φυσικό, διάφοροι παράγοντες όπως η οξεία φλεγμονή της χοληδόχου κύστης, η ύπαρξη ενδοκοιλιακών συμφύσεων ή ανατομικών παραλλαγών ενδέχεται να επηρεάσουν το συνολικό χειρουργικό χρόνο.
Σήμερα, μετά από σχεδόν τρεις δεκαετίες εμπειρίας και εφαρμογής της λαπαροσκοπικής τεχνικής, όλοι οι ασθενείς μπορούν και πρέπει να χειρουργούνται λαπαροσκοπικά. Ένα πολύ μικρό ποσοστό της τάξης του 1-2% θα χρειαστεί μετατροπή της λαπαροσκοπικής τεχνικής σε ανοικτό χειρουργείο λόγω σοβαρών τεχνικών δυσκολιών που θα προκύψουν κατά τη διάρκεια του χειρουργείου. Οι μόνοι ασθενείς που δεν μπορούν και δεν πρέπει να χειρουργηθούν λαπαροσκοπικά είναι μόνο όσοι πάσχουν από βαρύτατη καρδιοαναπνευστική ανεπάρκεια και βρίσκονται ένα στάδιο πριν τη μεταμόσχευση καρδιάς και όσοι έχουν διαγνωσμένο καρκίνο της χοληδόχου κύστης.
Φυσικά και μπορείτε. Τα προηγούμενα χειρουργεία στην κοιλιά σας ενδέχεται να έχουν δημιουργήσει συμφύσεις, δηλαδή «στέρεες ενώσεις» των σπλάχνων μεταξύ τους και με τα κοιλιακά τοιχώματα. Για το λόγο αυτό, έχουν σχεδιαστεί και εφαρμόζονται ειδικές λαπαροσκοπικές τεχνικές που μειώνουν τον κίνδυνο τραυματισμού κάποιου οργάνου της κοιλιάς και βοηθούν στην κατάργηση αυτών των συμφύσεων. Όσο πιο μεγάλο και πολύωρο ήταν το προηγούμενο χειρουργείο, ιδιαίτερα δε αν αφορούσε κάποιο πρόβλημα στην άνω κοιλιά (στομάχι, ήπαρ, σπλήνας κλπ), τόσο μεγαλύτερη είναι η πιθανότητα να μετατραπεί το λαπαροσκοπικό χειρουργείο σε ανοικτό λόγω διεγχειρητικών δυσκολιών. Συνολικά, αυτή η πιθανότητα είναι 5%.
Όχι. Η λαπαροσκοπική χολοκυστεκτομή μπορεί να γίνει μόνο με γενική αναισθησία.
Η λαπαροσκοπική χολοκυστεκτομή είναι μια πολύ ασφαλής χειρουργική επέμβαση. Οι επιπλοκές που μπορεί να προκύψουν δεν ξεπερνούν το 1% μόλις, του συνόλου των ασθενών. Οι συχνότερες είναι η μετεγχειρητική αιμορραγία και ο πυρετός τα οποία σχεδόν πάντα αντιμετωπίζονται συντηρητικά. Σπανιότερα, μπορεί να εμφανιστεί μετεγχειρητική χολόρροια, δηλαδή διαφυγή χολής από κάποιο σημείο στην περιοχή της επέμβασης που και αυτή ως επί τω πλείστων αντιμετωπίζεται συντηρητικά αλλά πάντα έχει σαν αποτέλεσμα να παρατείνεται ο χρόνος νοσηλείας των ασθενών. Τέλος σε εξαιρετικά σπάνιες περιπτώσεις (1:500 χολοκυστεκτομές) μπορεί να τραυματιστεί ο χοληδόχος πόρος δηλαδή το σωληνάκι που μεταφέρει τη χολή από το συκώτι στο έντερο. Αυτή είναι μια αρκετά σοβαρή επιπλοκή που συνήθως απαιτεί σύνθετη αντιμετώπιση από εξειδικευμένο κέντρο. Για αυτό το λόγο τα τελευταία χρόνια εφαρμόζονται εξειδικευμένες λαπαροσκοπικές τεχνικές που προστατεύουν πλήρως τους ασθενείς από τέτοιες κακώσεις.
Τα τελευταία 15 χρόνια εφαρμόζεται μια συγκεκριμένη λαπαροσκοπική εγχειρητική τεχνική που ονομάζεται “critical view of safety” με την οποία αναγνωρίζονται όλα τα ανατομικά στοιχεία της περιοχής του χειρουργείου και προστατεύονται πλήρως οι σοβαροί τραυματισμοί του χοληδόχου πόρου και των άλλων των εξωηπατικών χοληφόρων. Τα εξωηπατικά χοληφόρα εμφανίζουν σε πολλούς ανθρώπους ποικίλες ανατομικές παραλλαγές. Με την τεχνική “critical view of safety” όμως αυτές οι παραλλαγές αναγνωρίζονται εγκαίρως και η πιθανότητα σοβαρής κάκωσής τους είναι μηδενική.
Το «critical view of safety» αποτελεί μια λαπαροσκοπική χειρουργική τεχνική η οποία περιγράφηκε για πρώτη φορά το 1996 στις ΗΠΑ από τον Καθηγητή Χειρουργικής Dr. Steven Strasberg (Pruett Professor of Surgery, Washington University, Division of General Surgery Hepatobiliary-Pancreatic and Gastrointestinal Surgery) και μέχρι σήμερα εφαρμόζεται σε ευρύτερη κλίμακα παγκοσμίως. Η τεχνική αυτή προστατεύει πλήρως από τους τραυματισμούς που μπορεί να συμβούν στο χοληδόχο πόρο κατά τη διάρκεια μιας λαπαροσκοπικής χολοκυστεκτομής. Είναι τέτοια η αποτελεσματικότητά της, ώστε σε χώρες με υψηλό επίπεδο ιατρικών υπηρεσιών όπως οι ΗΠΑ, η Ολλανδία κ.ά. οι χειρουργοί είναι υποχρεωμένοι να καταγράφουν όλη την επέμβαση της λαπαροσκοπικής χολοκυστεκτομής σε κάθε ασθενή ή έστω να φωτογραφίζουν το χειρουργικό πεδίο σε συγκεκριμένες χρονικές στιγμές προκειμένου να πιστοποιείται ότι εφαρμόζουν σε κάθε ασθενή την τεχνική «critical view of safety».
Η αποτελεσματικότητα της τεχνικής στην προστασία των ασθενών από κακώσεις στο χοληδόχο πόρο, πλησιάζει το 100%. Αυτό αποδείχθηκε σε μια μεγάλη κλινική μελέτη που δημοσίευσα με την ομάδα μου και η οποία είναι η μοναδική μέχρι σήμερα σε αυτό το αντικείμενο (One thousand laparoscopic cholecystectomies in a single surgical unit, using the “critical view of safety” technique. Avgerinos C et al. Journal of Gastrointestinal Surgery, 2009). Όπως φάνηκε από τη μελέτη αυτή, η πιστή εφαρμογή της τεχνικής “critical view of safety” είχε σαν αποτέλεσμα να μην υπάρξει κανένας τραυματισμός στα εξωηπατικά χοληφόρα σε 1046 ασθενείς οι οποίοι υποβλήθηκαν σε λαπαροσκοπική χολοκυστεκτομή μέσα σε μια πενταετία (2002-2007).
Όχι βέβαια. Απεναντίας, όταν κρίνεται αναγκαίο, η μετατροπή της λαπαροσκοπικής μεθόδου σε ανοικτό χειρουργείο είναι υποχρέωση του χειρουργού και αποτελεί σωτήρια χειρουργική πράξη που προστατεύει τον ασθενή αλλά και τον ίδιο από δυσάρεστες διεγχειρητικές καταστάσεις. Οι κυριότεροι λόγοι που επιβάλλουν τη μετατροπή του χειρουργείου είναι οι σοβαρή αιμορραγία στο εγχειρητικό πεδίο, οι πολλαπλές στέρεες συμφύσεις μεταξύ ενδοκοιλιακών οργάνων, η αδυναμία αναγνώρισης της σωστής ανατομίας και η εκροή χολής από κάποιο σημείο στο χειρουργικό πεδίο.
Η λαπαροσκοπική χολοκυστεκτομή, όπως και όλα τα χειρουργεία που γίνονται με λαπαροσκοπική τεχνική, έχει ελάχιστο μετεγχειρητικό πόνο ο οποίος αντιμετωπίζεται πολύ αποτελεσματικά με χορήγηση απλών παυσίπονων. Όλοι οι ασθενείς κινητοποιούνται πλήρως λίγες μόνο ώρες μετά το χειρουργείο και πολύ χαρακτηριστικά παρομοιάζουν τον ήπιο αυτό πόνο με «πιάσιμο μετά από πολύ γυμναστική».
Οι περισσότεροι ασθενείς που υποβάλλονται σε λαπαροσκοπική χολοκυστεκτομή είναι σε θέση να λάβουν εξιτήριο με ασφάλεια, το απόγευμα της ίδιας ημέρας του χειρουργείου. Αυτοί που θα χρειαστεί να διανυκτερεύσουν για μία μέρα είναι συνήθως οι ηλικιωμένοι ασθενείς που πάσχουν και από άλλα προβλήματα υγείας, όσοι χειρουργούνται επειγόντως λόγω επιπλεγμένης χολολιθίασης, αυτοί που παρουσιάσουν δυσκολίες κατά τη διάρκεια του χειρουργείου λόγω τοπικών συνθηκών και φυσικά όλοι όσοι το επιθυμούν για οποιοδήποτε λόγο.
Λίγες μόνο ώρες μετά το χειρουργείο θα κινητοποιηθείτε πλήρως. 4-5 ώρες μετά την επέμβαση θα είστε σε θέση να πιείτε νερό ή τσάι με φρυγανιές ενώ στις 6 ώρες μπορείτε να πάρετε ένα ελαφρύ γεύμα. Αν δεν συντρέχουν ειδικοί λόγοι θα λάβετε μόνο μία δόση αντιβίωσης κατά τη διάρκεια του χειρουργείου. Πολλοί ασθενείς είναι σε θέση να λάβουν εξιτήριο την ίδια ημέρα του χειρουργείου και οι υπόλοιποι την επόμενη. Από το πρώτο κιόλας εικοσιτετράωρο μετά την επέμβαση μπορείτε να περπατάτε όσο θέλετε, να ανεβαίνετε σκάλες και γενικά να αυτοεξυπηρετείσθε πλήρως. Την δεύτερη μετεγχειρητική ημέρα κάνετε μπάνιο ελεύθερα και μπορεί να πέσει άφοβα νερό και σαπούνι στα μικρά τραύματα της κοιλιάς, τα οποία στη συνέχεια απλώς σκεπάζετε με ένα hansaplast. Τα ράμματα (αν υπάρχουν) κόβονται στις 8 ημέρες. Μέχρι τότε καλό είναι να μην οδηγήσετε γιατί, παρότι θα είστε σε θέση να το κάνετε, ενδέχεται να προκύψουν νομικά προβλήματα αποζημίωσης σε περίπτωση ατυχήματος. Αν κάνετε δουλειά γραφείου ή άλλη που δεν απαιτεί σωματική καταπόνηση ή στην οποία δε σηκώνετε βάρη, μπορείτε να επανέλθετε σ’ αυτήν 4-5 ημέρες μετά το χειρουργείο. Σε αντίθετη περίπτωση καλό θα ήταν να απέχετε από την εργασία σας για 10-15 ημέρες. Στη βδομάδα μπορείτε να ξεκινήσετε κάποιο ελαφρύ πρόγραμμα γυμναστικής χωρίς βάρη μετά από 3 εβδομάδες μπορείτε να μπείτε σε πλήρες πρόγραμμα.
Οι άνθρωποι που έχουν υποβληθεί σε λαπαροσκοπική χολοκυστεκτομή μπορούν να τρώνε όλες τις τροφές χωρίς κανένα περιορισμό. Αυτός άλλωστε είναι και ένας από τους λόγους για τους οποίους αφαιρούν τη χοληδόχο κύστη τους. Μετά από ένα προσαρμοστικό μετεγχειρητικό διάστημα 7-10 ημερών μπορείτε να τρώτε ότι θέλετε.

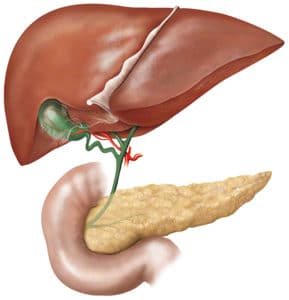 Η χοληδόχος κύστη είναι ένα μικρό κυστικό όργανο του πεπτικού μας συστήματος, που βρίσκεται προσκολλημένο στην κάτω επιφάνεια του ήπατος.
Η χοληδόχος κύστη είναι ένα μικρό κυστικό όργανο του πεπτικού μας συστήματος, που βρίσκεται προσκολλημένο στην κάτω επιφάνεια του ήπατος.